Cibler l'autophagie cellulaire montre des résultats prometteurs. Cette étude, co-écrite par le Dr Bassam Janji et le Dr Guy Berchem (Médecin chef du service d’Hématologie / Hémato-Oncologie / Cancérologie du CHL) a été publiée le 29 avril 2020 dans la prestigieuse revue Science Advances.
Des scientifiques du groupe de recherche ‘Tumor Immunotherapy and Microenvironment (TIME)’, dirigé par le Dr Bassam Janji, du ‘Department of Oncology’ au Luxembourg Institute of Health (LIH), et la société pharmaceutique suédoise Sprint Bioscience ont publié les résultats d'une approche innovante qui transforme les tumeurs dites « froides » en tumeurs «chaudes». Les tumeurs « froides », non- infiltrées par les cellules immunitaires, sont typiquement résistantes à l'immunothérapie. Au contraire, les tumeurs «chaudes» enflammées sont infiltrées par le système immunitaire et sensibles à l'immunothérapie. À l'épicentre de cette stratégie se trouve une nouvelle molécule développée par Sprint Bioscience, SB02024, qui s'est avérée inhiber avec succès l'autophagie, un processus d' «autodigestion» qui permet aux cellules cancéreuses d'acquérir les nutriments pour soutenir leur prolifération. Ces résultats révolutionnaires ont été publiés le 29 avril dans la prestigieuse revue «Science Advances».
Les inhibiteurs des points de contrôle immunitaire (ICI), exemplifiés par les anti-PD-1, sont des médicaments d’immunothérapie qui agissent en enlevant les « freins » du système immunitaire et en déclenchant une attaque immunitaire contre les cellules cancéreuses. Ces médicaments sont très prometteurs pour le traitement de nombreux cancers. Cependant, relativement peu de patients atteints de cancer présentent des bénéfices thérapeutiques significatifs lorsqu'ils sont traités par ICI seul. Par conséquent, il existe un réel besoin clinique de concevoir des thérapies combinatoires qui augmentent les taux de réponse et étendent l'utilisation des ICI à un plus grand nombre de patients et de types de tumeurs différents. L'une des principales causes de non-réponse des tumeurs aux ICI est la mauvaise infiltration des cellules immunitaires cytotoxiques dans le lit tumoral, c’est à dire le tissue qui entoure la tumeur. Par conséquent, des approches qui attirent les cellules immunitaires vers les tumeurs « froides » mal infiltrées amélioreraient considérablement les avantages thérapeutiques de l'immunothérapie basée sur les ICI.
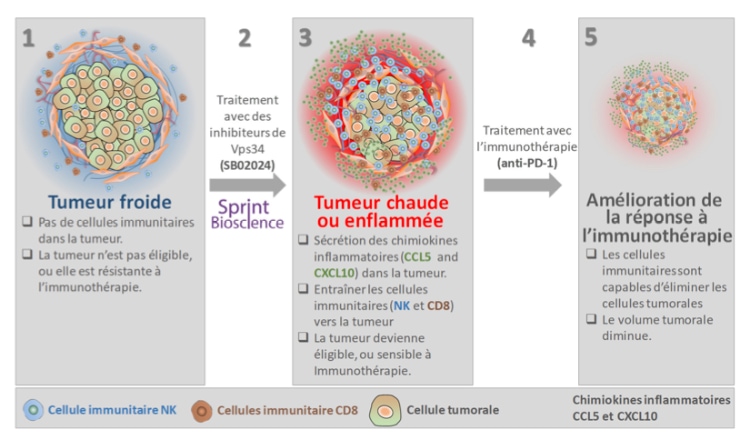
Dans ce contexte, le groupe de recherche ‘TIME’ et Sprint Bioscience ont conçu une stratégie innovante pour recruter les principales cellules immunitaires cytotoxiques dans le lit tumoral en inhibant l’autophagie. L'autophagie, un processus de «recyclage» cellulaire, a également été associée à l'évasion des cellules cancéreuses à la surveillance immunitaire. Plus précisément, les scientifiques ont exploité plusieurs molécules et techniques, notamment la molécule SB02024 de Sprint Bioscience, qui agissent contre Vps34, une protéine clé impliquée dans le processus d'autophagie. Les chercheurs ont utilisé des modèles précliniques de souris pour évaluer les effets du ciblage génétique et pharmacologique de Vps34 sur la croissance tumorale et la survie des souris. Fait intéressant, ils ont constaté que l'inhibition de l'autophagie entraînait une augmentation de la production de CCL5 et CXCL10, deux cytokines pro- inflammatoires impliquées dans le recrutement de cellules immunitaires cytotoxiques telles que les cellules immunitaires de type NK (Natural Killers), les macrophages et les cellules T dans le microenvironnement tumoral. Une telle infiltration était associée à une croissance tumorale réduite et une survie prolongée des souris porteuses de mélanome et de tumeur colorectale (voir Figure). Ces résultats ont mis en évidence le très haut potentiel des inhibiteurs de Vps34 en tant que médicaments rendant les tumeurs éligibles ou sensibles à l'immunothérapie basée sur les ICI. De plus, l'équipe du Dr Janji a montré que la combinaison de l'inhibiteur de Vps34 SB02024 avec les anti-PD-1 améliore considérablement l'efficacité de ces ICI dans le mélanome et le cancer colorectal résistants au traitement.
Sur la base de leurs résultats précliniques, les scientifiques ont également établi une «signature de réponse Vps34». En utilisant cette signature, ils ont pu stratifier 470 patients atteints de mélanome en trois groupes présentant un niveau d'expression élevé, intermédiaire et faible de «signature de réponse Vps34». Ces trois groupes correspondent aux patients présentant respectivement des tumeurs « chaudes », « intermédiaires » et « froides ». L'équipe a montré que la survie globale et sans maladie des patients présentant une «signature de réponse Vps34» élevée (tumeur «chaude») est significativement meilleure par rapport à ceux portant une « signature de réponse Vps34 » faible (tumeur froide).
« Notre étude a mis en évidence le potentiel de l’inhibition de la protéine Vps34, et donc de l’autophagie, en tant qu'approche combinatoire innovante pour étendre le bénéfice thérapeutique des ICI comme les anti-PD-1 aux patients atteints de mélanome et de cancer colorectal ne répondant pas ou n’étant pas éligibles à cette immunothérapie révolutionnaire. De plus, nos résultats fournissent une première preuve de concept pour soutenir la conception d’essais cliniques innovants utilisant des inhibiteurs de Vps34 en combinaison avec les anti-PD-1 », conclut le Dr Janji.
L'étude, co-écrite par le Dr Bassam Janji et le Dr Guy Berchem, a été publiée le 29 avril 2020 dans la prestigieuse revue Science Advances, avec le titre complet « Inhibition of Vps34 reprograms cold into hot inflamed tumors and improves anti-PD-1/PD-L1 immunotherapy ». Elle a été réalisée en collaboration avec Sprint Bioscience (Suède), le Centre Hospitalier de Luxembourg (CHL), le Karolinska Institute (Suède) et l'Université de Pennsylvanie (USA).
L'étude a été financée par des subventions du Fonds National de la Recherche (C18/BM/12670304/COMBATIC), du FNRS Télévie, de la Fondation Cancer, de la Foundatioun Kriibskrank Kanner, de Janssen Cilag Pharma, de l’Action LIONS Vaincre le Cancer Luxembourg et de la Fondation Suédoise pour la Recherche Stratégique.