QU'EST-CE QU'UNE ERCP (Cholangio-pancréatographie rétrograde endoscopique) ?
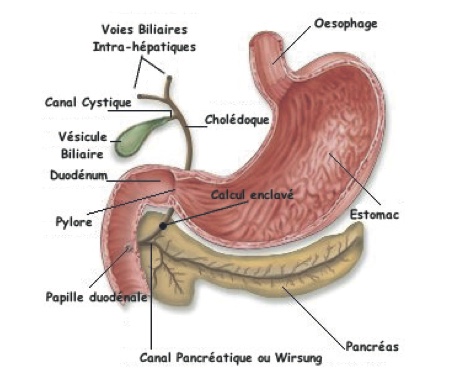
Il s’agit d’un cathétérisme des voies biliaires par voie endoscopique. L'examen se déroule en salle de radiologie, il associe l’endoscopie à la radiographie.
L’examen permet de visualiser les voies biliaires ainsi que les voies pancréatiques par un produit de contraste injecté directement au moyen d’un cathéter dans les voies biliaires et pancréatiques.
COMMENT DOIS-JE ME PRÉPARER POUR UNE ERCP?
Vous serez hospitalisé pendant 24 heures au minimum. Ne plus manger à partir de 20h00 la veille de l’examen.
- Ne plus boire après minuit la veille de l’examen
- Ne pas fumer le matin de l’examen
- Ne pas prendre vos médicaments habituels, sauf si votre médecin vous y autorise explicitement.
- Si vous prenez un traitement anticoagulant, il devra être arrêté au moins 3 à 5 jours avant l’examen. Vous devez en parler avec votre médecin traitant qui vous donnera les conseils à suivre.
- Le jour de l’hospitalisation, il vous sera demandé votre traitement, la prise éventuelle d'un traitement anti coagulant, vos antécédents chirurgicaux et vos éventuelles allergies, maladies chroniques.
- L’examen se réalise généralement sous anesthésie générale ou sédation profonde. Quelques jours avant l’examen, le cas échéant, vous recevrez un rendez-vous pour une consultation d’anesthésie.
COMMENT SE DÉROULE UNE ERCP ?
- Entre chaque patient et selon la réglementation en vigueur, l’appareil est désinfecté et le matériel à usage unique est jeté.
- L’examen dure en moyenne entre 45 minutes à 1 heure.
- Avant l’examen, l’infirmier vous administrera un traitement par voie rectale (suppositoire) en vue de réduire au maximum le risque de pancréatite pouvant survenir après l’examen.
- L’examen se réalise à l’aide d’un endoscope fin et souple lubrifié, muni d’une source lumineuse et d’une caméra que le médecin introduira par la bouche.
- Pendant l’examen, en salle de radiologie, le médecin est assisté par du personnel infirmier ayant suivi une formation spécialisée. La radioscopie est assurée par du personnel de radiologie dédié et qualifié.
- Le médecin injecte un produit de contraste dans les voies biliaires et/ou pancréatiques afin de les visuali- ser par des clichés radiologiques.
- Le médecin peut réaliser, si nécessaire, un geste thérapeutique pendant l’examen, à savoir : une sphinctérotomie : incision de la papille (élargissement de l’ouverture des voies biliaires et pancréatiques) à l’aide d’un instrument introduit par l’endoscope en vue de :
- L'extraction de calculs
- La mise en place de prothèse
- La dilatation d'un rétrécissement
- La mise en place d'une sonde de drainage naso-biliaire
QUELS SONT LES RISQUES LIÉS À UNE ERCP ?
Les complications de l’ERCP sont de l’ordre de 1 à 2%: il s’agit d’une inflammation aiguë du pancréas (pancréatite aiguë), d’une infection des voies biliaires, des saignements.
Après une sphinctérotomie, des saignements peuvent survenir ou une perforation du site de la papille.
Les complications se traitent, généralement par voie endoscopique et ne nécessitent qu’exceptionnellement le recours à une chirurgie.
Dans quelques cas isolés, l’administration de sédatifs peut provoquer des troubles de la respiration et des troubles cardiovasculaires.
COMMENT DOIS-JE ME COMPORTER APRÈS L'EXAMEN ?
Si vous avez eu une anesthésie générale, vous serez conduit en salle de réveil avant de pouvoir regagner votre chambre.
Par la suite, vous ne pourrez ni boire ni manger sans l’accord du médecin gastroentérologue qui a réalisé l’examen.
VOUS AVEZ DES QUESTIONS ?
Quels que soient les problèmes rencontrés avant ou après l’examen, vous devez en parler à votre médecin qui reste à votre disposition pour répondre à vos questions et vous donner les précisions nécessaires.
Vous pouvez nous contacter pour toutes questions relatives à cet examen au : +352 4411-6475 de 14h00 à 16h00.
Un soignant du service sera à votre disposition.
Réf. : Flyer "ERCP Sept 2024"
