Mme Anne Peiffer est la soignante chef des unités de Neurochirurgie et Neuro-réanimation.

Mme Anne Peiffer est la soignante chef des unités de Neurochirurgie et Neuro-réanimation.
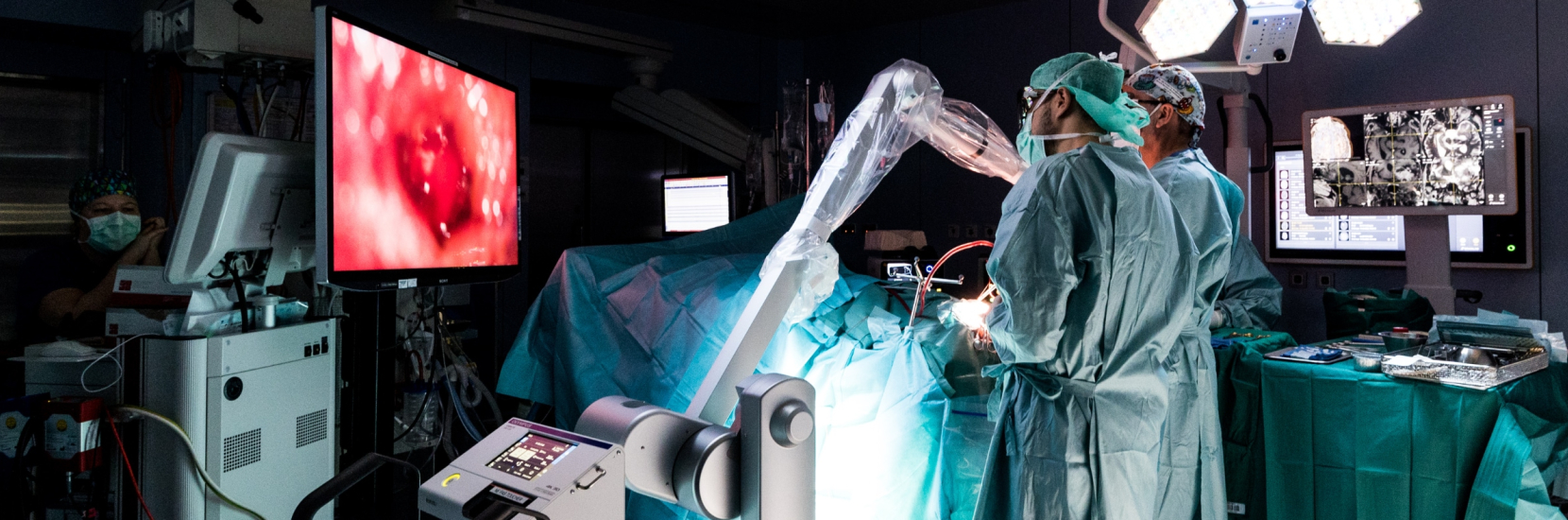
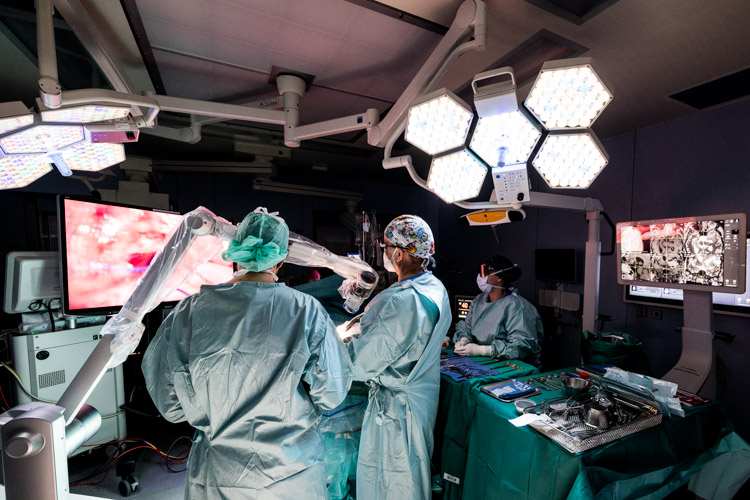
Depuis janvier 2022, plusieurs systèmes ont été installés au CHL pour permettre la digitalisation du bloc opératoire neurochirurgical. Le cœur de ces installations est le renouvellement du système de Neuronavigation, de planification et d’acquisition d’images per-opératoires. Celui-ci est reconnu aujourd’hui comme étant l’un des systèmes les plus modernes sur le marché en matière de neuronavigation crânienne et vertébrale.
La navigation en neurochirurgie crânienne et vertébrale est utilisée en général dans les cas suivants :
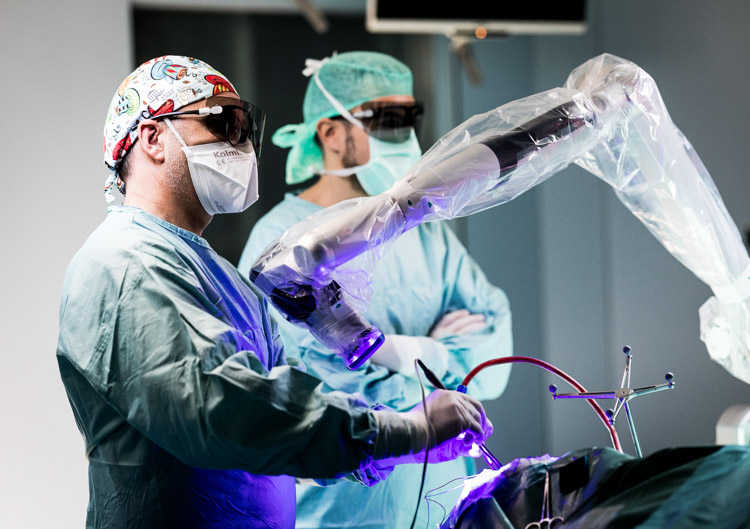
Dr Frank Hertel, médecin neurochirurgien au CHL : « A l’aide de ce nouveau système de navigation, nous pouvons par exemple visualiser des représentations des faisceaux de fibres du cerveau, et les intégrer dans la planification des opérations neurochirurgicales. Le système permet d’obtenir, en utilisant à la fois l’oculaire du microscope et des lunettes de réalité augmentée, une représentation des structures anatomiques du patient en 3 dimensions (3D). Ceci permet au neurochirurgien de visualiser en temps réel les structures anatomiques du patient pendant l’opération. Un tel système peut être utilisé entre autres pour la chirurgie, mais également pour l’éducation du patient et à des fins d’apprentissages (enseignement aux élèves…).»
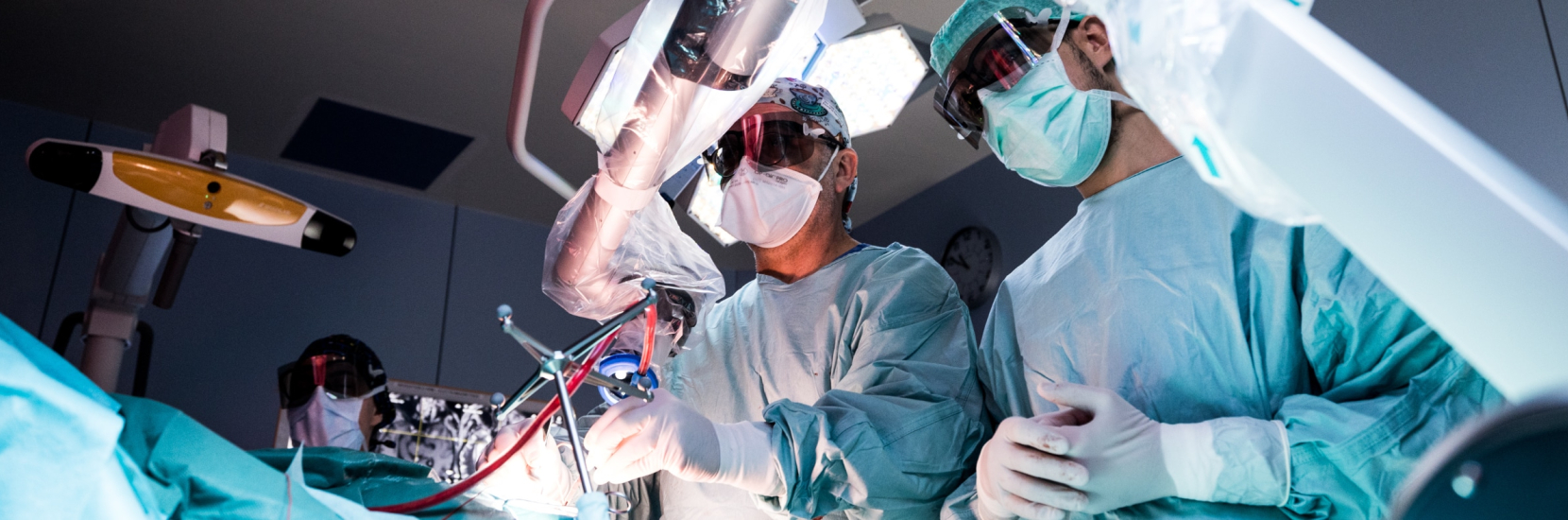
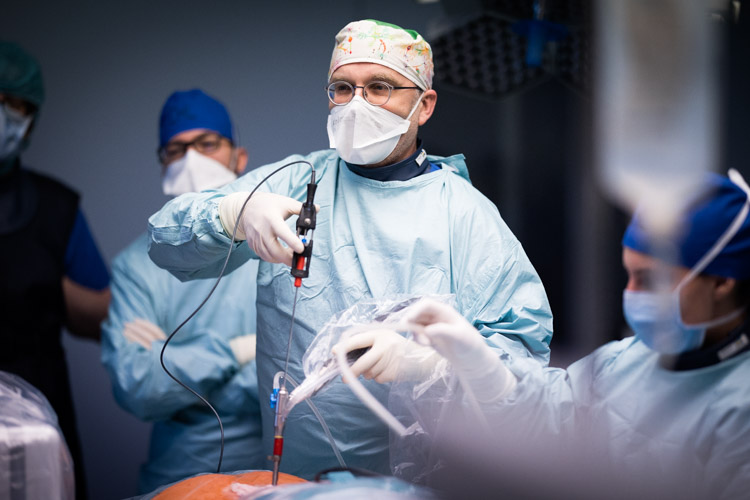
Dans le cadre de ce renouvellement du système de neuro-navigation, le CHL a également acquis un système de stimulation magnétique transcrânienne (ou TMS) neuronavigué. Cet appareil TMS permet de stimuler des zones ciblées du cerveau par l’envoi de champs électromagnétiques sur le crâne, dans le but d’identifier avec précision des points fonctionnels pertinents dans le cerveau, avant même de planifier une intervention chirurgicale. Ces données peuvent ensuite être importées dans le dossier IRM individuel du patient et transférées vers le système de navigation dans le bloc opératoire pour l’opération. La combinaison de ces données avec une surveillance par neuromonitoring peropératoire, s’utilise, par exemple, dans le cadre d’opérations pratiquées sur des tumeurs cérébrales. Au moyen de l’appareil TMS, le neurochirurgien travaille sur des zones pertinentes du cerveau (centre de la parole, centre du mouvement, mémoire…), en collaboration étroite avec les kinésithérapeutes et les orthophonistes du Service de neurochirurgie.
Le système de stimulation magnétique transcrânienne peut également être utilisé comme approche thérapeutique chez des patients paralysés, ou encore chez des patients présentant des mouvements anormaux (maladie de Parkinson), une anorexie, une maladie psychiatrique, des douleurs chroniques. Cet outil de stimulation cérébrale profonde fait aussi partie des systèmes de neuronavigation les plus modernes au monde.
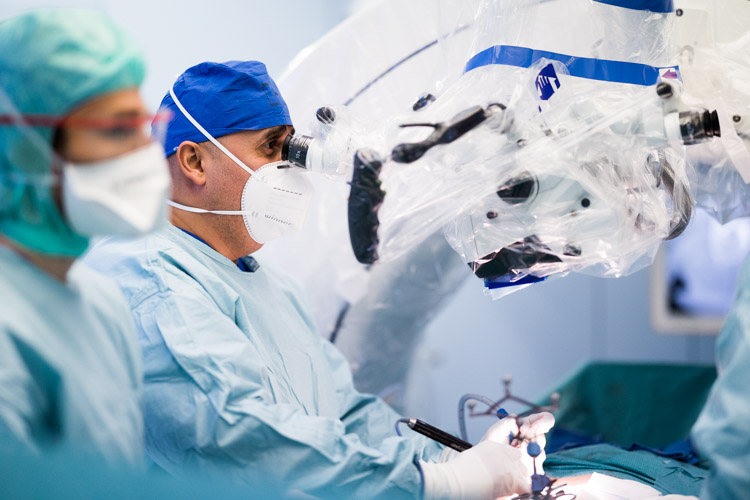
Autre innovation importante : l’introduction d’un microscope chirurgical et d’un exoscope au bloc opératoire. Dr Hertel : « L’exoscope est un système optique spécial, qui permet aux neurochirurgiens d’avoir une meilleure visualisation du site opératoire, améliorant ainsi la précision et la qualité des interventions chirurgicales. Le site opératoire est visible sur un grand écran sous forme tridimensionnelle pour les opérateurs, assistants et instrumentistes. »

En outre, le bloc opératoire s’est doté d’un système endoscopique supplémentaire pour la chirurgie endoscopique de la colonne vertébrale (entre autres pour la correction des hernies discales et des sténoses du canal rachidien). Cette technique peu invasive sert également à minimiser les traumatismes opératoires. Certaines opérations des disques intervertébraux peuvent en effet être pratiquées avec des incisions cutanées de quelques millimètres seulement.
Deux projets de recherche majeurs menés par le service National de neurochirurgie montrent à quel point la numérisation est en train de transformer la manière dont le travail clinique peut être intégré aux activités de recherche. Par exemple, des analyses optiques de tissus tumoraux sont déjà réalisées depuis plusieurs années au bloc opératoire dans le cadre d’un projet de recherche. Les résultats montrent qu’avec ces méthodes spectroscopiques, des conclusions importantes peuvent être tirées sur la nature de la tumeur individuelle et sa composition biochimique.
Grâce aux algorithmes d’Intelligence Artificielle développés au sein du groupe de recherche (INS-Interventional NeuroScience group : groupe de NeuroSciences Interventionnelles) situé au CHL entre le Service de neurochirurgie et le LCSB de l’Université du Luxembourg, ces résultats peuvent être utilisés pour différencier clairement les tumeurs peropératoires et, si nécessaire pouvoir pratiquer une résection radicale. Les données ainsi obtenues sont reliées aux données d’imagerie médicale et aux données cliniques des patients via une plateforme informatique spécialement installée. Un profil de maladie individuel est ainsi obtenu pour tous les patients et ceux-ci peuvent être traités plus spécifiquement, dans une approche centrée sur la médecine personnalisée.
L’installation de la plateforme de données sert également de cœur de connexion entre l’activité clinique et la recherche à l’université.Grâce à cette plateforme, les données personnelles des patients (anonymisation ou pseudonymisation des données) peuvent être automatiquement exploitées à des fins de recherche scientifique.
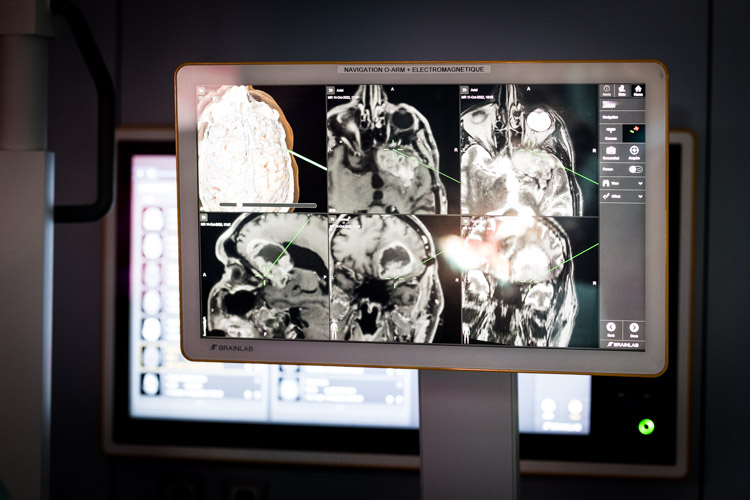
Dans le cadre de la neuronavigation, un nouvel appareil d’acquisition d’images Cone Beam 2D/3D (LOOP-X) a également été installé au bloc opératoire pour réaliser des examens de type tomographique sur table d’opération. Cet appareil est utilisé notamment pour la chirurgie de la colonne vertébrale. Il permet de vérifier la qualité et le positionnement des implants en peropératoire. L’imagerie Cone Beam 3D permet également d’améliorer la qualité de la planification préopératoire et de la réalisation de l’intervention chirurgicale, et diminue considérablement la dose de rayons X délivrée au patient par rapport à la procédure conventionnelle, par exemple pour l’implantation de vis et d’implants similaires dans la région de la colonne vertébrale.
Ce nouvel appareil de radiographie 3D peut également être utilisé pour remplacer un examen CT peropératoire lors de la planification d’opérations de stimulation cérébrale profonde (pratiquées par exemple, chez les patients atteints de la maladie de Parkinson, de troubles psychiatriques, de troubles du mouvement, etc). Ainsi, une opération dite stéréotaxique peut être entièrement réalisée au bloc opératoire, le patient ne devant plus être transféré au service de radiologie pour une tomodensitométrie. Dans le cadre d’une stimulation cérébrale profonde pour le traitement de la maladie de Parkinson, ce système a été utilisé à cet effet avec succès pour la première fois au monde, au CHL en 2022. Entretemps, 4 patients ont bénéficié de cette technique unique au monde au CHL.
Dr Hertel : « Toujours dans le cadre de ces interventions neurochirurgicales fonctionnelles, le renouvellement du système de neuronavigation rend possible, d’une part, une planification chirurgicale plus individualisée (représentation des faisceaux de fibres dans le cerveau). D’autre part, l’intégration de la recherche et de la pratique clinique s’applique également ici. Un autre projet de recherche mis en place depuis un certain temps au sein du Service National avec le groupe INS implique l’utilisation de capteurs numériques (par exemple des semelles de chaussures ou des mini-capteurs dans la zone du poignet) pour l’analyse des processus de mouvement. Des algorithmes issus du domaine de l’intelligence artificielle ont également été développés au sein du groupe, afin d’utiliser ces capteurs comme outil de diagnostic pour l’analyse des troubles du mouvement et de la marche. D’autre part, ces systèmes peuvent également être utilisés pour programmer des neurostimulateurs implantés de manière semi-automatisée, afin de délivrer une stimulation électrique de façon plus précise. »
Globalement, le renouvellement des équipements neurochirurgicaux du Service National de Neurochirurgie relève de la transformation numérique de la médecine, au service d’une prise en charge plus efficace et moins invasive, car personnalisée du patient. Ces équipements jettent également les bases d’une intégration plus poussée de la clinique, de la recherche et de l’éducation, et par conséquent, permettront de proposer à l’avenir dans notre pays un traitement de haute qualité et à la pointe de la technologie aux patients atteints de maladies neurochirurgicales.
À venir : le bras robotisé CIRQ qui sera connecté aux Neuronavigation et au Loop-X afin de guider avec précision les chirurgiens lors des biopsies crâniennes ou pour implanter les vis lors des chirurgies du rachis.
Cette innovation technologique s’inscrit dans la planification des équipements nationaux du Service national de neurochirurgie financé par le ministère de la Santé. La collaboration interservices entre le département de neurochirurgie, le bloc opératoire, la cellule d’ingénierie biomédicale, la pharmacie et les fournisseurs a permis une gestion performante de ce projet.
Plus d'informations sur le service national de Neurochirurgie du CHL ici.
Le service de neurochirurgie du CHL est le service de référence national pour la neurochirurgie. À ce titre, il accueille les patients qui présentent des maladies affectant le cerveau, la colonne vertébrale ou le système nerveux périphérique susceptibles d’être traitées par un acte chirurgical. Au cours d’un entretien passionnant pour MedinLux (journal mensuel distribué aux médecins et pharmaciens), le Pr Frank Hertel, chef du service national de chirurgie au CHL, et Patrick Feltgen, cadre soignant chef d’unité, ont abordé quelques-unes des techniques de pointe qui sont utilisées et/ou développées dans le service afin de réaliser des interventions plus sûres et plus efficaces.
Le service de neurochirurgie est un service national, qui est de garde pour les urgences neurochirurgicales 24h/24h. Il travaille en étroite collaboration avec les services de neuroradiologie diagnostique et interventionnelle, de neurologie et de réanimation - soins intensifs médico-chirurgicaux.
L’équipe pluridisciplinaire prend en charge les maladies aiguës et chroniques, en collaboration avec les réseaux d’aide et de soins extérieurs.
Les affections traitées par le service national de chirurgie du CHL sont nombreuses : hernie discale, canal lombaire étroit, canal carpien, névralgie du trijumeau, traumatisme crânien, tumeur du cerveau et de la moelle épinière…. On peut dès lors mieux se rendre compte de l’étendue et de la variété des interventions qui sont proposées dans ce service. La quasi-totalité des méthodes et techniques utilisées en neurochirurgie y sont en effet pratiquées. Cela comprend donc les techniques chirurgicales crâniennes minimalement invasives, la chirurgie de la colonne par neuronavigation, la chirurgie endoscopique, les techniques endovasculaires (artériographies/ embolisations), neuroradiologiques, ainsi que la radiothérapie stéréotaxique (CyberKnife; Centre François Baclesse). Tant les adultes que les enfants sont pris en charge.
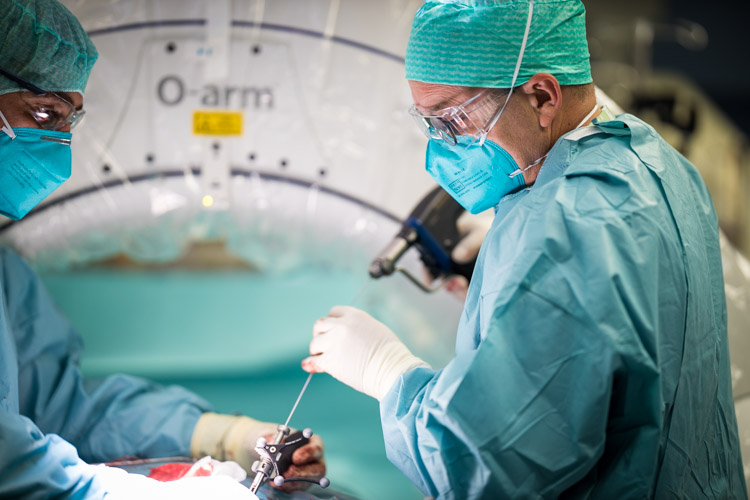
Cet article est l’occasion de vous présenter quelques-unes des techniques qui illustrent à la fois la grande complexité des interventions de neurochirurgie, le recours à des technologies de pointe, les nécessaires collaborations avec d’autres services/spécialités, et, surtout, l’évolution vers des interventions minimalement invasives, qui visent à préserver les tissus cérébraux et leurs fonctions.
Ces techniques mini-invasives semblent supérieures en termes de morbi-mortalité et sont à considérer en première intention. L’hétérogénéité de la présentation des anévrismes (état, forme, localisation, taille, taille du collet...) justifie le fait que diverses approches doivent être envisagées pour traiter les différents «types» d’anévrismes intracrâniens par voie endovasculaire, ou qu’il faut discuter leur prise en charge chirurgicale. Ces prises en charge impliquent à la fois des opérateurs du service (chirurgiens et chirurgiens endovasculaires) et des neuro-radiologues.
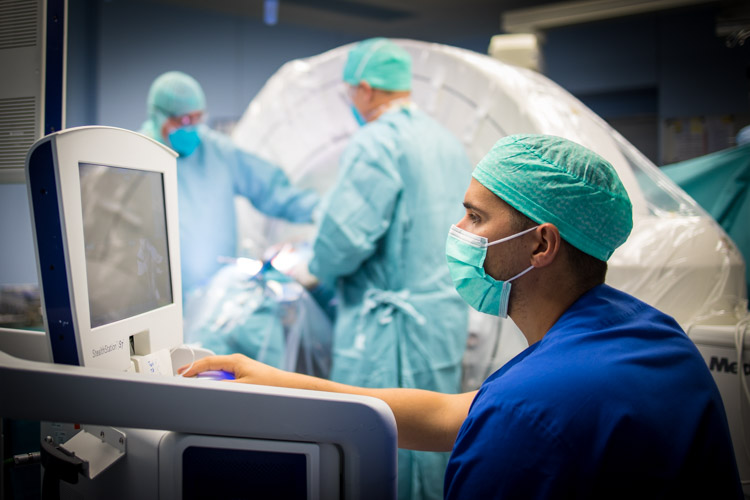
La pratique de la neurochirurgie implique une organisation complexe, qui doit réunir aux endroits ad hoc les opérateurs, les collaborateurs et le matériel appropriés.
Le team médical comprend 5 spécialistes et 5 assistants. Les séniors peuvent assurer toutes les urgences et les prises en charge standard, mais ont investi chacun une ou plusieurs sous-spécialité(s) (avec un volume suffisant). Sur le plan des soins infirmiers également, les pathologies neurochirurgicales s’avèrent exigeantes.
Pour ne citer qu’un seul exemple, celui du traitement de la douleur par neurostimulation, une dizaine d’appareils différents sont utilisés et doivent donc être connus et maîtrisés par le team infirmier dédié. Comme la neurochirurgie n’est pas enseignée dans le cursus général des soins infirmiers, le team infirmier est formé sur place. Une équipe pluridisciplinaire (kinésithérapeute, ergothérapeute, orthophoniste...) s’occupe de la rééducation précoce. L’objectif est d’intervenir le plus tôt possible afin de profiter de la plasticité cérébrale pour maximiser les chances de récupération après une intervention ou un trauma, par exemple (motricité fine, difficultés de déglutition, aphasie, hémiplégie...), le cas échéant en collaboration avec des structures spécialisées situées en aval, tels le Rehazenter ou le réseau de rééducation gériatrique.
Au cours de la discussion, il est apparu clairement que la quête d’excellence qui prévaut dans le service passe nécessairement par l’acquisition des systèmes les plus récents (techniques numériques de navigation...) – sur ce point, le service est à l’ultrapointe européenne – mais aussi par la formation continue du personnel et d’indispensables collaborations avec d’autres services médicaux du CHL et extra-CHL, ainsi que par des collaborations interdisciplinaires (informaticiens, mathématiciens...) nationales et internationales. Le résultat consiste en des interventions de plus en plus ciblées, tenant compte des particularités de chaque patient (médecine personnalisée) et de sa maladie.
Découvrez l’intégralité de l’article ici.
Source :
MedinLux 2021;18:9-17

Le Docteur David Breuskin est médecin spécialiste en Neurochirurgie

Le Dr Christophe Berthold est médecin spécialiste en Neurochirurgie.
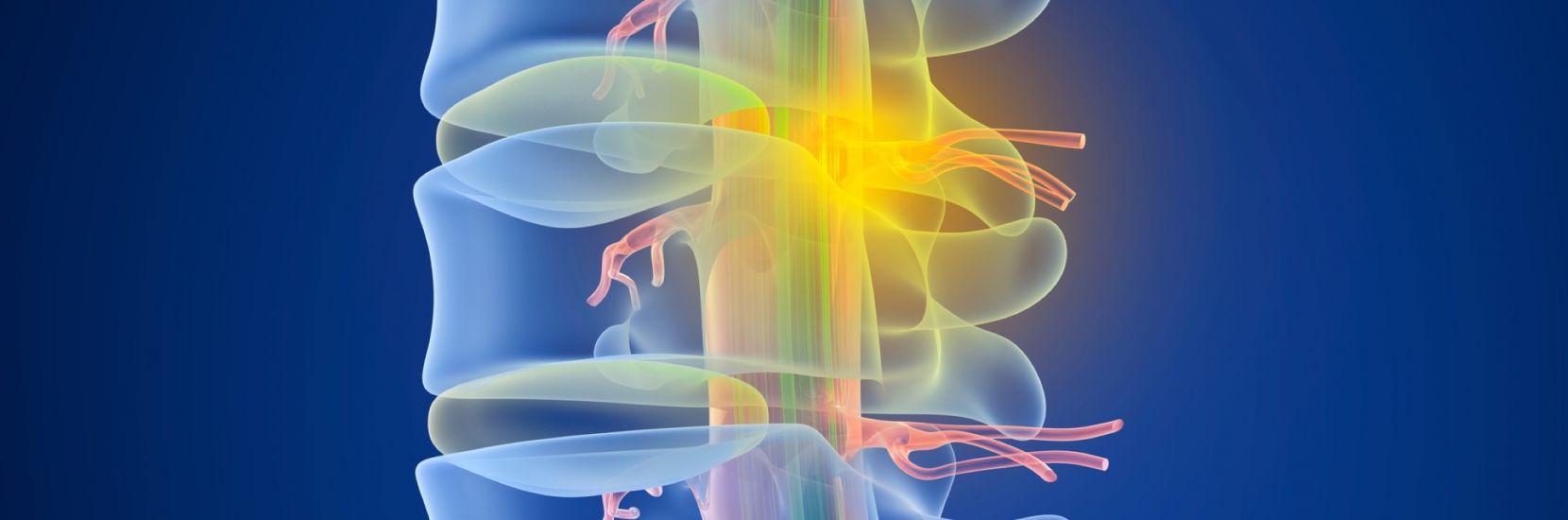
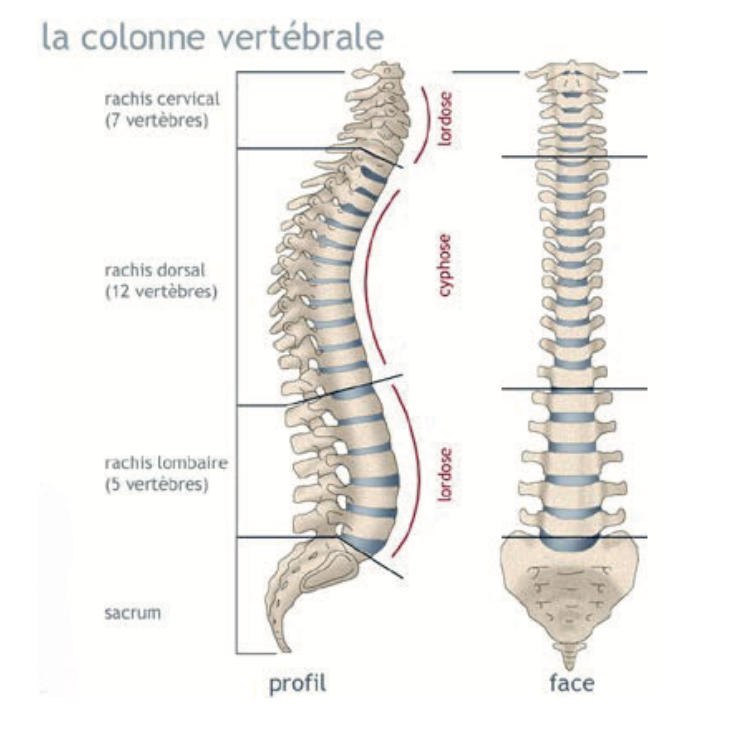
La colonne vertébrale est divisée en trois parties :
1. cervicale
2. dorsale
3. lombaire
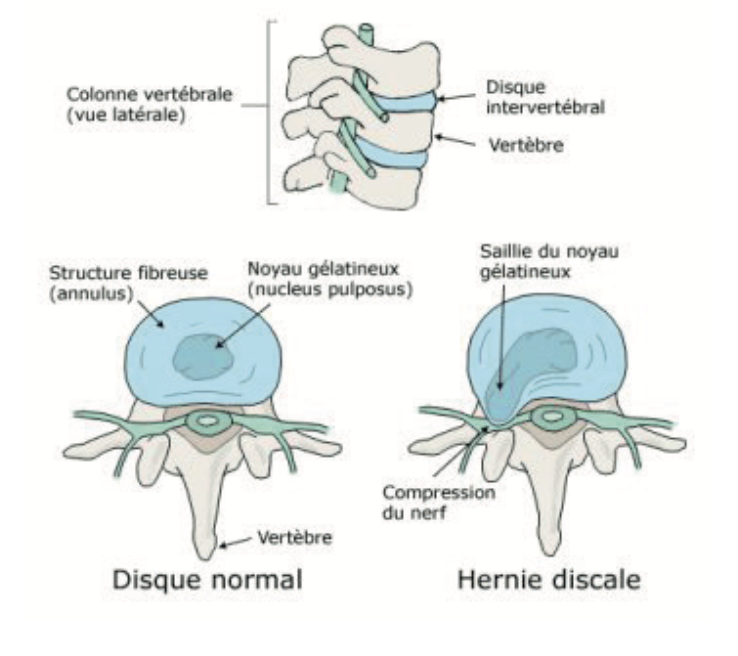
Elle est formée d’un empilement de disques et de vertèbres.
Ces disques sont formés d’un centre gélatineux (noyau) entouré d’un anneau et permettent la mobilité entre les vertèbres. La colonne lombaire est une région très mobile et donc soumise à des pressions importantes. Ces pressions peuvent entraîner un écrasement du disque avec une saillie du noyau au travers de l’anneau, c’est l’hernie discale.
Cette hernie peut faire pression sur une racine nerveuse et entraîner une douleur lombaire, une douleur de type sciatique, une diminution de la sensibilité et parfois la perte de force de certains muscles.
En cas d’échec d’un traitement conservateur par antalgiques, un traitement chirurgical peut être nécessaire.
La durée est d’environ 40 min. et le but est de libérer la racine nerveuse comprimée. Dans le bas du dos, une incision de la peau de 5cm est e ectuée puis les muscles sont écartés pour exposer la colonne vertébrale. En passant entre les deux vertèbres avec des instruments de microchirurgie, il est possible d’atteindre le disque malade et d’enlever l’hernie.
Les muscles au niveau du dos sont douloureux. Les douleurs, les troubles de la sensibilité et le manque de force peuvent persister toutefois en diminuant de jour en jour. Le nerf peut mettre plusieurs semaines pour récupérer. La récupération varie en fonction de la durée de compression initiale. Pour cette raison, le traitement médical doit être poursuivi.
L’hospitalisation est habituellement de 5 jours. Le premier levé et la mobilisation post-opératoire se font selon un programme établi et avec l’aide d’un kinésithérapeute.
Comme dans toutes interventions chirurgicales une infection peut se déclarer quelques jours jusqu'à deux semaines après.
Des soins de la plaie su sent et parfois un traite- ment par antibiotique est nécessaire. Dans de très rares cas, il est nécessaire de réintervenir chirurgicalement.
Dans les 48h après l’intervention peut se développer un hématome. Dans de rares cas, cet hématome comprime les racines nerveuses donnant lieu à des douleurs, des troubles de la sensibilité, des faiblesses dans les jambes et des troubles sphinctériens. Cet hématome doit alors être évacué chirurgicalement. Pour diminuer ce risque, un redon (tuyau) est parfois mis en place pour maximum 48h et permet de faire sortir le sang qui pourrait s’accumuler.
Les nerfs sont entourés de liquide (liquide céphalorachidien) contenu dans un sac étanche (le sac dural). Une brèche dans le sac dural peut se produire durant l’intervention.
Cette brèche est réparée au cours de l’intervention et dans les suites post-opératoires il est nécessaire de rester couché à plat 48h. Très rarement une racine peut être coupée partiellement ou complète- ment. Les conséquences dépendent du niveau et conduisent à la perte de la sensibilité dans une partie de la jambe avec perte de force de certains muscles.
De plus amples informations vous seront communiquées lors de votre hospitalisation.

Conférence présentée par le Prof Krüger, et équipe du CHL, de l'Université de Luxembourg et du LCSB, le mardi 13 novembre 2016, de 17h00 à 18h00, salle R2.. (CHL Centre - à côté de l'amphithéâtre)
Cette conférence fait partie du cycle: "Les Mardis en Neurosciences".

Monsieur Patrick Feltgen est Cadre Soignant Chef d'Unité du service de Neurologie du CHL.

Le Dr Georges Sandt est médecin spécialiste en Neurochirurgie.

Le Dr Hans Böcher-Schwarz (Dr), Priv.-Doz. est médecin specialiste en Neurochirurgie.