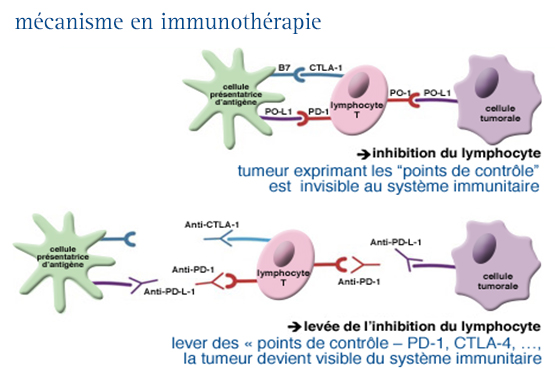
POURQUOI EFFECTUER UN EXAMEN PAR VIDÉO-CAPSULE ?
La principale indication de cet examen est la détection des maladies de l'intestin grêle qui lui n’est pas accessible avec les endoscopes standards.
COMMENT DOIS-JE ME PRÉPARER POUR UN EXAMEN PAR VIDÉO-CAPSULE ?
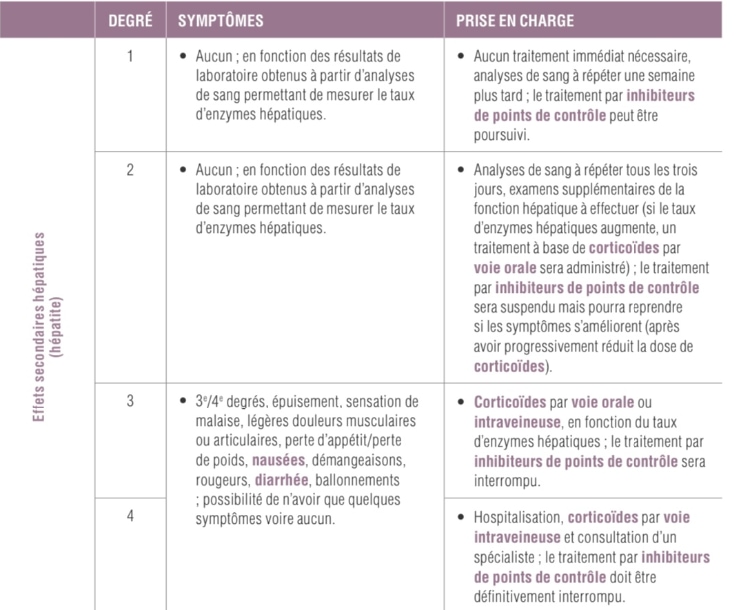
La veille de l'examen :
La meilleure méthode consiste à boire 2 litres de préparation (Klean Prep) entre 18h00 et 20h00. Vous devez rester, par la suite à jeun, jusqu'à l'examen. Cette préparation est plus agréable à boire si elle est réfrigérée ou agrémentée d’un sirop non coloré.
Ne prenez aucun médicament à partir de 2 heures avant l’examen.
Merci de vous présenter à l’heure au rendez-vous.
COMMENT FONCTIONNE LA VIDÉO-CAPSULE ?
La vidéo-capsule consiste en une gélule qui est un véritable mini-appareil de photographie équipé d'une mini source de lumière et d'une puce électronique capable d'enregistrer les images et de les transmettre vers un enregistreur de données que vous devez porter à la ceinture.
Cette gélule est alimentée par des piles. Le système transmet, durant 8 heures, les images à un enregistreur contenu dans un boîtier porté à votre ceinture. Par la suite, les images enregistrées sont transférées à un ordinateur équipé d'un logiciel spécifique. Le médecin gastro-entérologue visionne les images afin d’établir un diagnostic et rédiger un compte-rendu qui sera transmis à votre médecin prescripteur.
Le jour de votre examen, portez des vêtements larges de préférence en coton qui permettent de dégager la taille sans vous déshabiller et d’installer le dispositif d’enregistrement sans difficulté (éviter de porter une robe ou une salopette).
COMMENT SE DÉROULE UN EXAMEN PAR VIDÉO-CAPSULE ?
Durant l'examen :
- Deux heures après l’ingestion de la capsule : vous pourrez recommencer à boire des liquides clairs (eau, thés)
- Quatre heures après l’ingestion de la capsule : vous pourrez prendre une légère collation.
- Toutes les 15 minutes : vous contrôlez que le voyant bleu, que vous indiquera l’infirmier, clignote deux fois par seconde. S’il cesse de clignoter ou change de couleur de façon prolongée (plus de 5 minutes), vous devrez téléphoner dans le service d’endoscopie digestive.
- Vous noterez sur le document remis les heures auxquelles vous avez bu ou mangé. Vous rendrez ce document en même temps que l’appareil.
- Le système d’enregistrement, qui est fragile, est à manipuler avec précautions : évitez les mouvements brusques et les chocs.
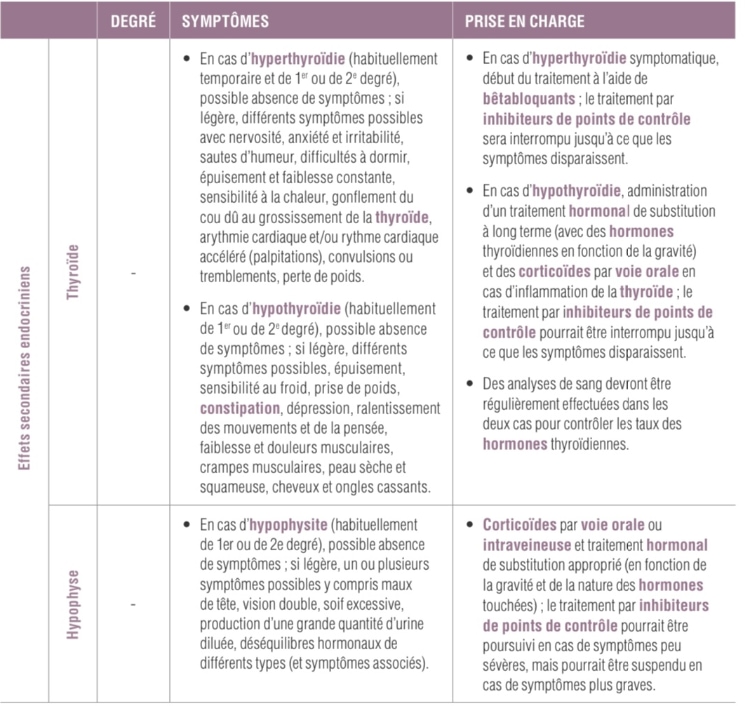
QUELS SONT LES RISQUES LIÉS À UN EXAMEN PAR VIDÉO-CAPSULE ?
Le seul risque, extrêmement rare, lié à un examen par vidéo-capsule est une obstruction. Cette obstruction se produit en cas de rétrécissement au niveau du tube digestif, le passage de la capsule se révèle impossible. Afin d’éviter cette situation, vous devez prévenir le médecin si vous avez subi une intervention chirurgicale au niveau abdominal.
Les porteurs de pace-maker cardiaque doivent aussi en informer le médecin, bien que les ondes émises par la capsule n'interfèrent pas avec un fonctionnement normal du pace-maker.
Pendant l'examen, vous ne pouvez pas faire d’IRM ni vous trouver à proximité d’un champ magnétique intense.
COMMENT DOIS-JE ME COMPORTER APRÈS L'EXAMEN ?
Ne débranchez pas l’appareil, il vous suffira d’enlever tout le système après 8 heures et de les déposer dans un sac. Vous le ramènerez dans le service d’endoscopie selon les recommandations reçues par le personnel soignant.
Une fois l’examen terminé, vous pourrez reprendre une alimentation normale.
La capsule est à usage unique, elle est éliminée par voie naturelle en 24 à 48 heures.
VOUS AVEZ DES QUESTIONS ?
Quels que soient les problèmes rencontrés avant ou après l’examen, vous devez en parler à votre médecin qui reste à votre disposition pour répondre à vos questions et vous donner les précisions nécessaires.
Vous pouvez nous contacter pour toutes questions relatives à cet examen au : +352 4411-6475 de 14h00 à 16h00.
Un soignant du service sera à votre disposition.
> Si vous souhaitez rencontrer le médecin gastro-entérologue en consultation avant l'examen, merci de prévenir le secrétariat du service.
Réf. : Flyer "Examen par Vidéo-capsule Avril 2024"